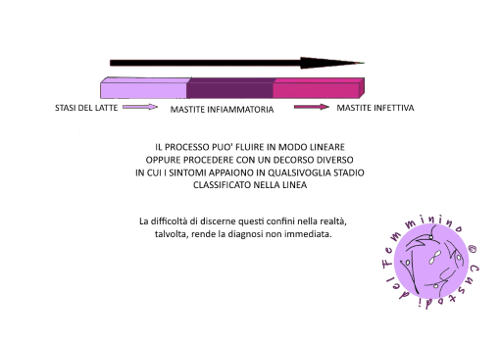
La mastite è definita dall’OMS come una “condizione infiammatoria, che può o non essere accompagnata da infezione” (OMS, 2008).
Un processo i cui sintomi clinici più diffusi sono:
– Piressia
– Sintomi influenzali
– Infiammazione al seno.
Si tratta di avvisaglie a volte transitorie, la cui acuta persistenza ufficializza la diagnosi. La fenomenologia può essere varia: possono emergere sintomi sistemici, rossore localizzato su una sola area, su un segmento o su tutto il seno.
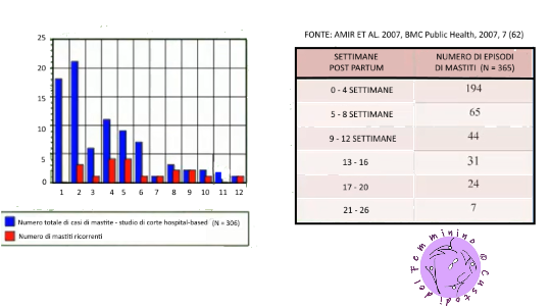
L’incidenza è maggiore nei primi 6 mesi dopo il parto.
Analizziamo insieme le cause.
Una mastite di tipo infiammatoria può derivare da:
– Stasi del latte, ossia da un’inefficace estrazione del latte e/o
– reggiseni o vestiti che stringono energeticamente e/o
– poppate saltate o ridotte e/o
– iperproduzione e/o
– trauma al seno
Una mastite di tipo infettivo può essere determinata da:
– lesione ai capezzoli
– strumenti contaminati
– fattori immunitaria (anemia, fatica o stress, deficit alimentari, disordini, ecc).
Cosa accade internamente quando si verifica una stasi del latte/mastite.
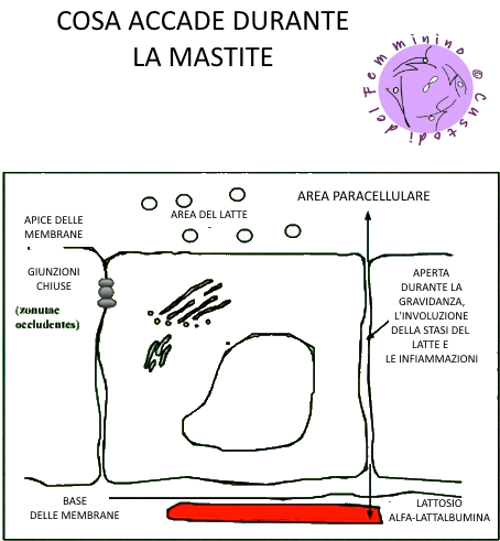
Quando la stasi dura più di (circa) 21 h, lo spazio paracellulare si apre. Quando l’interstizio è aperto, nei canali del latte e del serio che solitamente non hanno contatti, si creano passaggi tramite i i quali componenti del siero (come sodio e cloridi) passano nel latte e componenti del latte (come il lattosio) passano nel siero.
I sintomi che ne derivano sono:
– Dolore
– Edema
– Piressia, sintomi influenzali
– Momentaneo abbassamento della quantità di latte (dovuto alla riduzione del lattosio e ai danni ai lattociti)
Nuove Prospettive sulla mastite
Recenti studi hanno analizzato il profilo batteriologico tramite PCR (ossia la reazione con i poliomeriti, più sensibile).
Da questa analisi è emerso che la flora batterica è varia, ossia personale e quindi diversa, cosa che non consente un inquadramento batteriologico assoluto.
Le nuove ricerche hanno, inoltre, suggerito che una mastite con coltura negativa possa essere associata ad un processo infiammatorio non infettivo, e che la mastite infettiva sia il risultato di un processo disbiotico, all’interno di un continuum che può partire da un’infiammazione non infettiva associata a stasi del latte.
Queste osservazioni sono state utilizzate per sottolineare la sfida diagnostica e la difficoltà ad abbracciare una dicotomia tra mastiti infettive e non infettive negli esseri umani ed è alla base della polemica per quanto riguarda i regimi di trattamento più adeguati da prescrivere (a partire dagli antibiotici).
Sono stati trovati significativi livelli di batteri come il Lactobacillus gasseri e il L.salivarius nelle madri che allattano e bassi o nulli livelli nel latte delle madri affette da mastiti. Di rimando, alti livelli di patogeni come lo Staphylococcys aureus e il S.epidermidis sono stati riscontrati, rispettivamente, in acuti e cronici episodi.
Entrambi i ceppi mostrano una multiresistenza agli antibiotici, fenomeno che spiegherebbe la sempre maggiore difficoltà di trattamento per le mastiti ricorrenti o croniche.
Inoltre, nuove ricerche stanno approfondendo il ruolo della vitamina D nel favorire il processo di guarigione, al posto del trattamento antibiotico (attualmente questi studi si sono orientati sugli animali – specialmente bovini – e si stanno analizzando gli esiti sulle persone).
Strategie preventive della mastite
Quali sono, quindi, gli accorgimenti per evitare la ricorrenza di una mastite?
Sicuramente è utile assicurare ad ogni mamma informazioni, occasioni di approfondimento e un supporto concreto e competente in allattamento.
Allo stesso modo, ai primi segnali di stasi, massaggiare il seno viene incontro alla situazione, su più livelli: quello fisico (azione – reazione di supporto al drenaggio), così come quello psico-emozionale (prendersi cura di sé, entrare in contatto con il seno e la parte dolente – tramite il tocco e l’intento di cura e premura – supporta il processo di guarigione interiore ed esteriore).
Impacchi caldi a ridosso della poppata aiutano a stimolare la calata e a sbloccare la stasi, impacchi freddi, lontano dalle poppate, sono utili per alleviare il processo infiammatorio.
Allattare a richiesta e prestare attenzione alla posizione sono fattori, a loro volta, cruciali, così come assicurarsi momenti di relax e gestione dello stress e della fatica (pensiamo in modo molto semplice ed efficace alla stasi meccanica, la quale richiede “stasi” ossia riposo, rallentamento fisico per supportare il lavorio interno ed interiore).
Da un punto di vista olistico, il tessuto epiteliale svolge la funzione vitale di protezione e delimitazione. Quale messaggio porta con sé questo “straripamento“?
Il fatto di continuare ad allattare durante queste situazioni non danneggia la bambina/il bambino, anzi le poppate aiuteranno a drenare il seno aiutandolo a guarire.
Gli anticorpi della madre proteggono il bambino/la bambina dai batteri che possono sottostare all’infezione.
Quali trattamenti aiutano il processo di guarigione?
E’ fondamentale continuare ad allattare e drenare bene il seno, prendersi cura di sé, riposandosi e curando con attenzione l’alimentazione.
I probiotici sono di supporto, così come potrebbe essere utile la vitamina D, in caso di la carenza (per la sua azione di sostegno e rafforzamento del sistema immunitario)
Se prescritto un antibiotico, è fondamentale non interrompere la cura ai primi segnali di miglioramento.
In genere si tratti di antibiotici compatibili con l’allattamento (per averne la certezza, si possono consultare i centri nazionali preposti) è bene ricordare che esistono sempre antibiotici alternativi.
Il tuo corpo sta chiedendo maggiore cura, riposo, attenzione all’alimentazione e ritmi più lenti.
Ascoltati e prenditi cura di te!
Potrebbe interessarti anche: Capezzoli doloranti
Fonti:
Betzold, C.M. (2007), An update on the recognition and management of lactation breast infiammation, J Midwifery Women’s Health, 52, 595 – 605.
Dixon, M.J., Kahn, L.R:, (2011), Treatment of breast infection, BMJ, 342, 484-489.
Andreas Contreras G., Rodrigues M. (2011), Mastitis: Comparative etiology and epidemiology, J. Mammary Gland Biol Neoplasia, 16:339-356.
Amir L., Trupin S., Kvist L.J., (2014), Diagnosis and Treatment of Mastitis in Breastfeeding Women: Round Table discussion, JHL, 30(1), 10-13.



